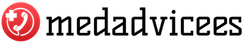Sisu
- 1 Mis on platsenta enneaegne eraldumine
- 2 Platsenta enneaegse irdumise tüübid
- 3 Normaalselt paikneva platsenta enneaegse eraldumise põhjused
- 4 Normaalselt paikneva platsenta enneaegse eraldumise sümptomid
- 5 Normaalselt paikneva platsenta enneaegse irdumise diagnostika
- 6 Normaalse asukohaga platsenta enneaegse irdumise ravi
- 7 Normaalselt paikneva platsenta enneaegse eraldumise võimalikud tüsistused
- 8 Normaalselt paikneva platsenta enneaegse eraldumise vältimine
- 9 Järeldus
Paljude raseduse arengu võimalike patoloogiate hulgas on eriline koht normaalselt paikneva platsenta enneaegsel eraldumisel. See on selle osaline või täielik tagasilükkamine emaka seinast, mis tavaliselt toimub 20 nädala jooksul või kauem. RHK-10 järgi on normaalse asukohaga platsenta enneaegsel eraldumisel mitu koodi, olenevalt kaasnevatest nähtustest. Naisele ja lapsele ohtu kujutava patoloogia üldine märgistus on O45.
Mis on platsenta enneaegne eraldumine
Normaalselt paikneva platsenta enneaegse irdumise etioloogia on tõsine häire, mis ohustab nii ema kui ka lapse elu. Patoloogia nõuab kohustuslikku meditsiinilist sekkumist. Pealegi võib selline nähtus areneda mitte ainult raseduse ajal, vaid ka vahetult sünnituse ajal.
Tähelepanu! Normaalse asukohaga platsenta enneaegse irdumise riskifaktorid on suurusjärgus 0,4-1,4% kõigist rasedustest.
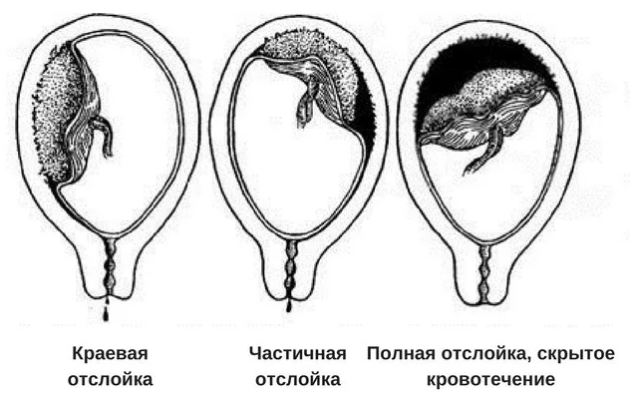
Platsenta enneaegse irdumise tüübid
Normaalselt paikneva platsenta enneaegse eraldumise puhul on teatud klassifikatsioon verejooksu tüübi järgi. Lisaks võib PNRP olla:
- kokku;
- osaline.
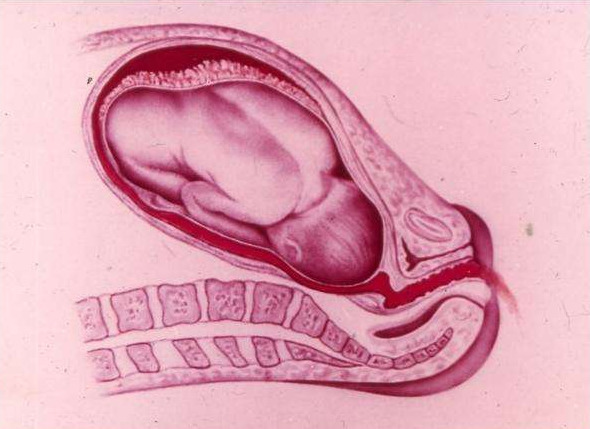
Esimene võimalus on kõige ohtlikum, kuna sellega kaasneb gaasivahetuse täielik lõpetamine lapse ja ema elundite vahel. Sellega kaasneb loote vältimatu surm. Osaline eraldumine toimub teatud piiratud alal, see võib olla järgmist tüüpi:
- Mitteprogressiivne. Emaka veresooned on vastavalt tromboosi, patoloogilise protsessi edenemist ei toimu, oht lootele lakkab. Raseduse kulg ja sellele järgnev sünnitus ei ole häiritud.
- Progressiivne. Hematoomi arv suureneb järk-järgult ja platsenta irdumine jätkub. See põhjustab raseduse või sünnituse patoloogilist kulgu.
Enneaegset platsenta irdumist sünnituse või tiinuse ajal klassifitseeritakse ka lokaliseerimise tüübi järgi:
- piirkondlik - sageli kaasneb verevool suguelunditest;
- tsentraalne - väline verejooks sageli puudub.
Tsentraalse PONRP korral tungib veri sageli müomeetriumi õõnsusse, mis põhjustab emaka lihasaparaadi kahjustusi.
Normaalse asukohaga platsenta enneaegse eraldumise kliiniline klassifikatsioon, mis nõuab kohustuslikku arstiabi, on järgmine:
- Kerge aste. See moodustab ligikaudu 40% kõigist juhtudest. Iseloomustab verekaotus mitte rohkem kui 100 ml, veidi suurenenud emaka toonus, loote pulss on normi piires. Sel juhul hinnatakse raseda seisundit rahuldavaks ja hüübimisindeksid jäävad kontrollväärtuste piiresse.
- Keskmine kraad. See moodustab umbes 45% kõigist juhtudest, iseloomulik on emaka toonuse tõus ja valu palpeerimisel, üldine verekaotus suguelunditest võib ulatuda kuni 500 ml-ni. Lootel on südame rütmihäired ja rasedal naisel on sarnased sümptomid. Võimalikud muutused vere hüübimisnäitajates halvemaks.
- Raske aste. See esineb 15% juhtudest, emakat iseloomustab terav toon, palpatsioonil on valu. Loote surm toimub sünnieelsel alusel, rase naine saab hemorraagilise šoki ja lisaks areneb DIC sündroom.
PONRP-le iseloomulik verejooks läbib täiendava klassifikatsiooni:
- välimine - platsenta serva eraldumisega;
- peidetud - veri koguneb platsenta ja emaka seina vahele, ei lahku suguelundite kaudu;
- segatud - osa verest voolab välja, ülejäänu jääb retroplatsentaarsesse asendisse.
Hoiatus! Rasketel juhtudel satub veri amnionivedelikku. See enneaegse platsenta irdumise olukord nõuab erakorralist abi.
Normaalselt paikneva platsenta enneaegse eraldumise põhjused
Normaalselt paikneva platsenta enneaegse eraldumise peamine põhjus on vaskulopaatia areng. Nende tuumaks on vaskulaarsed muutused, mis häirivad uteroplatsentaarset vereringet. Viimased tekivad toksikoosi, somaatiliste haiguste jms taustal. Vaskulopaatiaga kaasneb kapillaaride haprus, haprus, tromboos ja mitu südameinfarkti.
PNRP arendamise täiendavad põhjused:
- kõik põletikulised protsessid emakas;
- endometriit;
- emaka fibroidid;
- rasedusjärgne rasedus;
- anatoomilised kõrvalekalded.
Lisaks võib arvesse võtta järgmisi riskitegureid, mis samuti soodustavad platsenta enneaegse irdumise teket selle normaalses asukohas: mitmiksünnitused, kõhutrauma, polühüdramnion, lühike nabanöör, suured puhtad abordid, mitmiksünnitused, põie eelnev avanemine, autoimmuunhaigused ja halvad harjumused.
Mõnikord tekib PONRP reaktsioonina teatud ravimitele või vereülekandele
Normaalselt paikneva platsenta enneaegse eraldumise sümptomid
Platsenta enneaegse irdumise peamised sümptomid on:
- verejooks suguelunditest koos punase või tumeda vere vabanemisega;
- valu ja pinge emakas, ebamugavustunne on tavaliselt kerge, kiirgab puusa või alaselga;
- loote hüpoksia, selle südame rütmi rikkumine.
Iseloomulik märk normaalselt paikneva platsenta enneaegse eraldumise raskest vormist on terav lõhkev valu. Sellega kaasneb rase naise nõrkus ja peapööritus, mis tekib sisemise või välise verejooksu taustal. Lisaks esineb emaka terav pinge oma märgatava asümmeetriaga, auskultatsiooniga ei ole võimalik määrata loote pulssi.
Tähelepanu! Mõnel juhul iseloomustab PONRP-d rase naise minestamine.
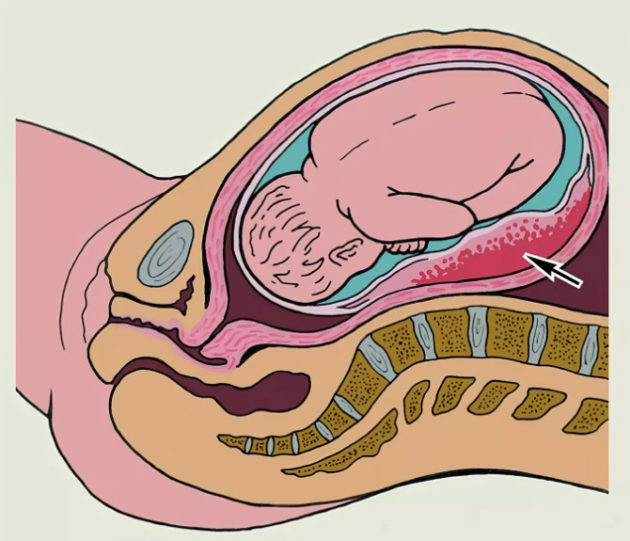
Progresseeruva platsenta irdusega kaasneb alati loote hüpoksia
Normaalselt paikneva platsenta enneaegse irdumise diagnostika
Esmaabi enneaegse platsenta irdumise korral näeb ette patoloogilise seisundi õige diagnoosi. Kui on olemas üksikasjalik sümptomaatiline pilt, ei ole progresseeruva PONRP tuvastamine iseloomulike märkide järgi keeruline. Oluline on arvestada verejooksu, hemodünaamiliste häirete ja loote hüpoksiaga.
Lisaks günekoloogi läbivaatusele kasutatakse diagnostikana järgmist tüüpi uuringuid:
- Ultraheli. Aitab määrata patoloogilise koha lokaliseerimist ja selle ulatust.
- Doppler. Võimaldab tuvastada hemodünaamika rikkumisi transplatsentaalsel tasemel.
- Loote CT-skaneerimine. Võimaldab tuvastada hüpoksia astet.
Lisaks võetakse rasedalt naiselt vere- ja uriinianalüüsid, mis võimaldavad saada üldise ettekujutuse tema seisundist.
Normaalse asukohaga platsenta enneaegse irdumise ravi
PONRP-i ravi taktika valik sõltub otseselt järgmistest teguritest:
- rasedusperiood, mil patoloogia arenes;
- tulevase ema seisund;
- loote seisund;
- verejooksu olemasolu ja raskusaste.
Rasedad naised, kellel kahtlustatakse platsenta irdumist, kuuluvad kohustuslikule haiglaravile, olenemata patoloogia tüübist ja arengust. Mitteprogresseeruva diagnoosi korral kuni 36 nädala jooksul on näidustatud järgmine ravi:
- voodipuhkus;
- spasmolüütikute kuur;
- hemostaatiliste ravimite kasutuselevõtt;
- aneemia ravi;
- tokolüütiline ravi.
Raviga kaasneb tingimata kontroll-ultraheli skaneerimine, koagulogrammi uuring ja Doppleri ultraheliuuring. Kui irdumine on progresseeruv, otsustatakse varajase sünnituse kasuks. Kui sünnitustee on valmis, on protsessi loomulik kulg võimalik.
Kui PONRP on mõõdukas või raske, tehakse keisrilõige, loomulik sünnitus on sel juhul vastuvõetamatu. KS-i näidatakse sõltumata rasedusajast ja lapse elujõulisusest.
Pärast loote eemaldamist hinnatakse emaka seisundit, samuti müomeetriumi paksust. Selgete muutuste korral on näidustatud selline protseduur nagu hüsterektoomia.
Täiendavad meetmed, mida rakendatakse olenemata tarneviisist:
- vere taastamine selle kaotuse korral;
- šokivastane ravi;
- aneemiliste protsesside peatamine;
- vere hüübimise taastamine.
Lisaks praktiseeritakse uterotoonilise seeria ravimite väljakirjutamist.
Normaalselt paikneva platsenta enneaegse eraldumise võimalikud tüsistused
PONRP patoloogilise protsessi võimalike tüsistuste hulgas on kõige ohtlikumad:
- Ema kõrge verekaotuse oht, millega kaasneb hemodünaamiline ebastabiilsus ja mis põhjustab ka šoki või dissemineeritud intravaskulaarse koagulatsiooni arengut.
- Transfusioon lootelt emale, lisaks - alloimmuniseerimine.
- Loote lüüasaamine, selle surm.
Kroonilise platsenta irdumise korral on võimalik veepuudus ja loote kasvupeetus, mis mõjutab veelgi sündimata lapse arengutaset.
Normaalselt paikneva platsenta enneaegse eraldumise vältimine
Normaalselt paikneva platsenta enneaegse eraldumise peamine ennetamine on naise kehas esinevate patoloogiliste protsesside kohustuslik ja õigeaegne ravi. Selle eest on soovitatav hoolitseda enne rasedust.
Kui PNRP diagnoos on mitteprogresseeruv ja kerge, on prognoos rasedale ja sündimata lapsele väga soodne. Raske vorm nõuab kohustuslikku meditsiinilist sekkumist, vastasel juhul kujutab see ohtu mitte ainult loote elule, vaid ka tulevasele emale.
Oluline punkt on emaka ja platsenta verevoolu dünaamika jälgimine kogu raseduse vältel riskifaktorite olemasolul.
Hoiatus! Erilist tähelepanu väärivad väljakujunenud preeklampsiaga patsiendid. Ravi ajal efektiivsuse puudumisel tuleb rase naine hospitaliseerida sünnitushaiglasse.
Järeldus
Normaalselt paikneva platsenta enneaegne eraldumine on ohtlik patoloogiline seisund, mis tekitab suuremat ohtu tulevase ema ja lapse tervisele. Nähtus esineb keskmiselt 4% rasedatest ja nõuab kohustuslikku meditsiinilist sekkumist. PONRP progresseeruva vormi korral on vajalik kiire sünnitus, olenemata raseduse perioodist ja loote elujõulisusest.
Sellel saidil olev teave ja materjalid on mõeldud ainult informatiivsel eesmärgil. Te ei tohiks tugineda teabele, mis asendab tegelikku professionaalset meditsiinilist nõu, abi või ravi.